Purché nulla cambi?
Gentile Direttore,
alcuni interventi recenti, tra i tanti che potrebbero essere citati, aiutano e incoraggiano a tentare di ri-cercare, almeno culturalmente, il bandolo della matassa. L. Fassari (La sanità sospesa tra le poche risorse e la paura di cambiare, QS 5 ottobre 2023) ricorda come non sia più possibile la sola manutenzione della macchina… ma occorrono idee e coraggio. Il tenace Prof. I. Cavicchi avvisa i naviganti che di propaganda si può affogare se non ci sono i salvagenti (Di troppa propaganda il Ssn muore, QS 10 ottobre 2023; Bene auspicare una nuova riforma della sanità ma ora servono le proposte, QS 13 ottobre2023).
In merito alla medicina generale molto è già stato scritto su questioni inerenti la “Quarta riforma”, il medico di medicina generale “Autore”, il welfare di comunità. Di attualità è il tema delle Case della Comunità che probabilmente delineano uno dei maggiori abbagli controriformisti: infatti la narrazione unilaterale cela il fatto che le CdC spoke rappresentino, concretamente, un pesante declassamento della medicina di base a causa delle verosimili discriminazioni, strutturate normativamente, assistenziale e professionali.
La potestà dei tradizionali livelli decisionali della piramidale galassia sanitaria ha già deliberato, da tempo, ogni cosa e concede solo qualche residua briciola all’esausto ed impotente dibattito pubblico. Il potere, quando è un potere, si mostra affabile ma inesorabile a difesa del vantaggioso, per pochi, status quo.
A latere delle argomentazioni citate potrebbero meritare una riflessione dialogica alcuni temi apparsi sulle colonne di QS. Considerando però ciò che è capitato (crisi economica, approvvigionamento energetico, transizione ecologica, covid, inflazione, guerra) e sta capitando ( guerra medio-orientale ed altri focolai di guerre “a pezzi” nel mondo) ogni commento casalingo potrebbe sembrare inadatto quando l’equilibrio geo-politico ed economico muta sotto i nostri occhi e trascinerà fatalmente, con se, anche i sistemi sanitari nazionali.
Si è ragionato sul tema dell’ECM. Il programma di Formazione Continua in Medicina (ECM) inizia nel 2002 in conformità con il DL 502/1992 e 229/1999 la cui gestione viene affidata, nel 2007, all’Agenzia Nazionale per i Servizi Sanitari Regionali (Agenas). In venti anni di acqua ne è passata sotto i ponti. Le innovazioni tecnologiche e le occasioni per poter usufruire di aggiornamenti professionali in tempo reale sono oggi incredibili. Congressi o eventi in presenza sembrano diventati obsoleti. Eppure l’ECM per i mmg, nel tempo, è cambiata poco o nulla. Forse sono aumentati solo gli eventi “obbligatori” di Ausl e Regioni. Ciò che invece dovrebbero essere valorizzate sono le strategie di apprendimento contestuali e auto organizzate a piccoli gruppi (es.: mmg dei NCP o mmg dei team assistenziali) dove è possibile la circolazione dei saperi. Nell’apprendimento continuo vanno inseriti anche l’organizzazione degli incontri stessi, la partecipazione ai team assistenziali, il coinvolgimento -anche amicale- di esperti, le docenze, le presentazioni, l’elaborazione di articoli, le pubblicazioni, la partecipazione a programmi o progetti, la co-operazione attiva alla vita sociale del proprio territorio… Sarà necessario ripensare un nuovo equilibrio più liberale ed esentato da obblighi punitivi, per altro evanescenti, per gli ECM?
Particolarmente analizzata è stata la questione della sfrenata raccolta “dati” in funzione di una auspicata “qualità”. A tutt’oggi, a livello territoriale, non pare vi sia stato il miglioramento assistenziale atteso. Anzi le criticità incrementano e non sembrano apparire all’orizzonte fausti presagi. È possibile che l’ubriacatura procurata dallo stoccaggio nei “silos” di informazioni in fermentazione produca solo uno stordimento afinalistico. I fatti, relativi agli esiti sull’organizzazione territoriale, dimostrano come persista uno scollamento con la realtà. Il riferimento fideistico ai “big data” comporta, quasi in modo direttamente proporzionale, un incremento di sfiducia nei professionisti mmg (vedi sistemi di priorità continuamente rivisti; le variazioni dei nomenclatori clinici; l’infinito riordino del sistema emergenza-urgenza e il fiorire di splendidi nuovi acronimi tanto cari ai cittadini; il richiamo incessante all’obiettivo di ridurre gli accessi impropri al PS e i ricoveri arbitrariamente attribuiti alla mission del mmg). L’innegabile vantaggio dell’informatizzazione in sanità territoriale si volatilizza se questa è impiegata, essenzialmente, come mezzo di controllo burocratico e non come strumento a sostegno del mmg e dell’assistenza. La creazione di un regime disciplinare orientato a raccogliere esclusivamente informazioni trasforma i professionisti (inconsapevoli) in banali strumenti di lavoro. Alla frenesia comunicativa/informativa non interessa il pensare, il confronto, la relazione.
Sta di fatto che senza i legami sociali non si creano le abilità per dedicarsi agli altri. Senza relazioni libere e fiduciarie si ottiene il paradosso di una “comunicazione senza comunità” enfatizzata proprio dalla narrazione sulle Case della Comunità. Se mancano le relazioni non c’è nemmeno l’attualità perché manca la socializzazione (i dati si possono aggregare fin che si vuole ma appartengono sempre alla sfera singola e non rappresenteranno mai la collettività se non in senso linearmente probabilistico). Tutto ciò facilita l’avvento di regimi gestionali manageriali basati sull’economicismo e con un eticità in grado di dissolvere, anche le persone, in una misera serie di dati ( Byung-Chul Han, Infocrazia, Einaudi 2023).Tuttavia è fortemente diffusa la convinzione che la raccolta dati sia effettivamente vantaggiosa per migliorare i servizi. Le informazioni accumulate, comunque, non sono riuscite ad offrire veri orientamenti sul medio periodo e hanno fallito nell’ambito della coesione sociale e del consenso (zoppica il DM77, zoppicano ancor di più le CdC, addirittura annaspa l’assurdo concetto di spoke …).
Modelli o proposte rivolte ad una soluzione alternativa delle problematiche della medicina generale territoriale (ancora poco appetibile per il sistema privatistico) ed in particolare i progetti elaborati dalla co-operazione volontariato/mmg, (dove si ritiene che la medicina di base sia un “bene comune” per una comunità), vengono disconosciute, ignorate, nascoste, negate dalla fregola che fa correre i portatori dei “loro” interessi ad azzuffarsi per un posto da “capotreno”. Dio non voglia che l’ossessione faraonica di edificare le “proprie” piramidi non sia la causa della fuga dei professionisti che si sentono schiavizzati. Sarà necessario ri-pensare, per le cure primarie, un nuovo equilibrio adeguato al contesto e non agli apparati zoppicanti/anneganti?
Bruno Agnetti
Centro Studi Programmazione Sanitaria ( CSPS) di Comunità Solidale Parma ODV
16 ottobre 2023
© Riproduzione riservata
Innegabili sovrapposizioni tra casa della Comunità e Casa della Salute
Gentile Direttore,
la meccanica quantistica, si sa, è una fra le teorie più controintuitive. E’ strano che una particella possa comparire in due posti contemporaneamente anche a distanze siderali oppure che un fenomeno come l’entropia possa contraddire il tempo potendosi sviluppare in due direzioni opposte: in avanti rispettando il fenomeno dell’incremento del disordine (invecchiamento) ma anche, paradossalmente per il tempo che scorre, indietro o quasi.
Si sostiene che tutto questo dipenda dalla doppia natura delle particelle sub atomiche che sono nello stesso tempo porzioni di materia ma anche onde di energia. Tutto ciò, assicurano i fisici, è stato ampiamente dimostrato e potrebbe valere anche per “corpi” di dimensioni maggiori (batteri, esseri umani, corpi celesti) pur comportando, in questi casi, una documentazione della “sovrapposizione” terribilmente complicata.
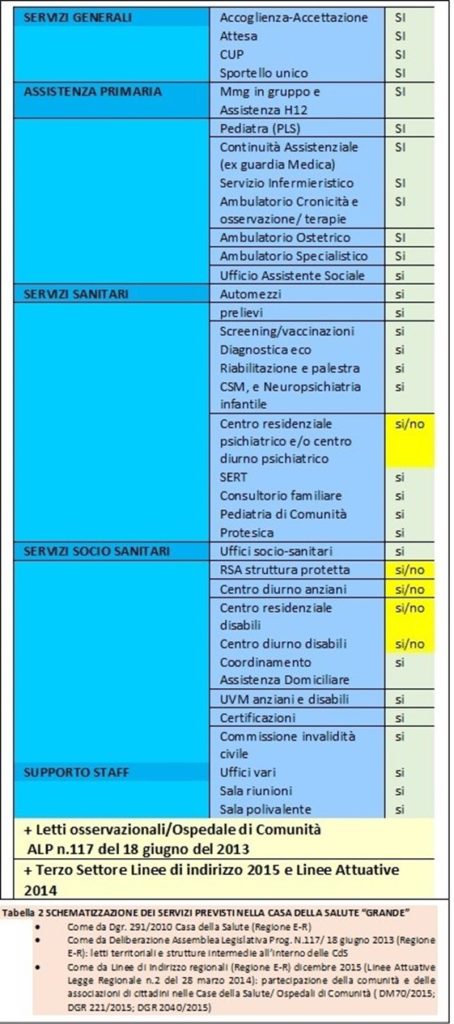
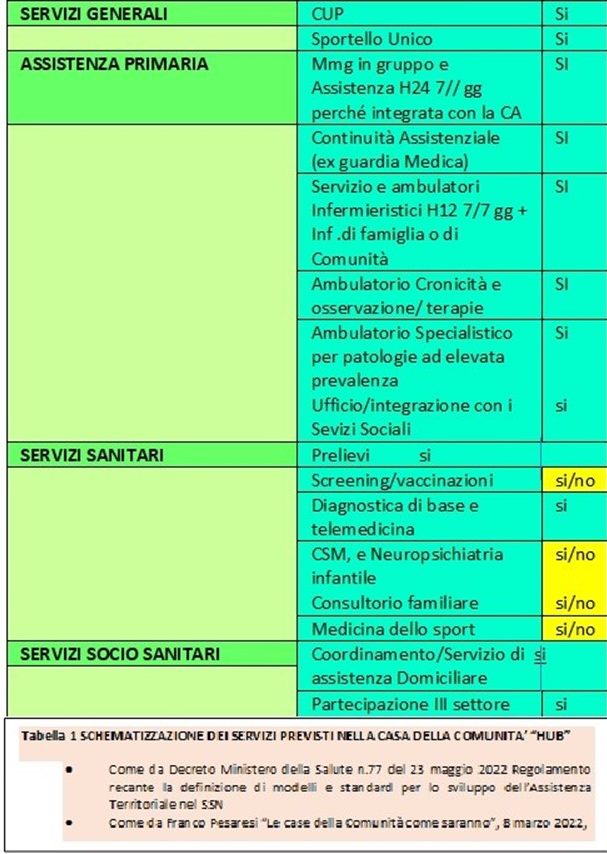
Restando con i piedi ben piantati nella meccanica fisica classica non si può dire, come più volte sostenuto ex cathedra, in pubblico, dai cosiddetti esperti del settore che le Case della Comunità siano un netto miglioramento del modello Casa della Salute come è intuitivamente evidente osservando la schematizzazione delle due tabelle sinottiche a fondo pagina (CdS “Grande” vs CdC “hub”).
Il PNRR ha consentito il proliferare di narrazioni normativamente corrette ma soffocanti in favore del fatto che l’innovazione sia data soprattutto dalle Case della Comunità “spoke” (programmate in grande numero) che si collegheranno/integreranno con le Case della Comunità “hub” ( progettate in numero significativamente scarso) così da riproporre un infinito frattale “piramidale” che non ha nulla a che fare con i bisogni delle comunità/quartieri/zone.
Evidentissimo invece il vantaggio per il Distretto inteso non come area geografica ma come apparato amministrativo per altro invocato da molti come modello “salvifico” probabilmente non avendo mai sperimentato i vincoli egemonici possibilmente agiti. Come già approfondito a suo tempo è una questione di potere. Di norma l’obiettivo del potere non può esimersi dall’incremento del potere stesso fino all’esaurimento delle risorse disponibili.
Si replica inoltre la tragedia (a grande richiesta) già sperimentata nella stagione delle Case della Salute. Il racconto, tutto concentrato sulle Case della Comunità “spoke”, nasconde nelle pieghe dell’affabulazione la sventura della differenziazione (alcuni la definiscono discriminazione) professionale ed assistenziale. Infatti non è equivalente o sovrapponibile essere un professionista o un paziente affiliato ad una CdC spoke o assegnato ad una CdC hub in merito a opportunità professionali, servizi o assistenza offerti. Sorge inoltre un dilemma: chi ha deciso dove collocare una CdC hub o spoke? I professionisti? I cittadini assistiti/le comunità? Non sembra proprio ma “Così va il mondo” (Noam Chomsky, Piemme 2017) dove si è portati a ratificare, attraverso alcune ritualità formali, decisioni già prese e comunque separate dalla “policy” del bene collettivo. I cittadini sono intimorirti e smarriti di fronte ai depositari istituzionali “della verità sulla salute” a cui delegano, a causa dello squilibrio di conoscenze e mezzi, senza indugio, le scelte assistenziali/organizzative.
Ciò nonostante, emerge, molto intimo, un singolare pensiero quasi filosofico-stoico: ma è proprio vero che quando c’è la struttura burocratica/amministrativa sanitaria c’è tutto? Si può raggiungere la salute in modo diverso per essere felici? Il benessere può essere conquistato seguendo vie o indicazioni più personalizzate, orientate a stili di vita molto corretti e a sistemi riabilitativi bio-psico-sociali? Per vivere con passione e gusto l’esistenza forse occorre che ci sia qualcosa di grande, un ideale, un bene che renda la vita degna e piena. Paradossalmente per questo ideale spirituale una persona potrebbe essere disposta anche a ridurre la medicalizzazione, sempre più indiscreta, della vita stessa (C. Sanguineti 2021) ed accettare lo scorrere della vita o, se si vuole, la volontà di Dio.
Nel complesso l’impianto normativo sanitario attuale (ACN, DM77, Documenti di Agenzie e di Gruppi portatori di interessi ecc.) appare estremamente fragile, senza fondamenta culturali solide e condivise.
Di tutto ciò è stato appuntato già numerose volte e verosimilmente può non rappresentare nemmeno, dal punto di vista intellettuale, la “questione medica” attualmente più pregnante. Ipotesi e modelli alternativi di organizzazione territoriale sono stati presentati nel tempo da molti commentatori ( il medico “autore”, il vero “welfare di comunità” e l’autonomia territoriale, la dipendenza, rapporto fiduciario e libera scelta, la discrepanza tra la qualità formale, percepita, risultante…).
Mette comunque ora apprensione il destino delle persone che vivono in una comunità che si relaziona, per le questioni di salute, con i propri medici curanti di base. Nondimeno vi è una scarsa consapevolezza, tra gli assistiti, di quello che le normative istituzionali stanno prospettando per il territorio. Il contatto tra cittadini e istituzioni, quando esiste, è sempre estremamente sbilanciato. Le ricchezze esperienziali delle comunità non vengono considerate e si preferisce proseguire con liturgie autoreferenziali addirittura bocciate dalla globalizzazione neoliberalista che tenta di ricostruire un nuovo equilibrio mondiale dopo l’esperienza della pandemia, della fragilità energetica e della guerra. Il coraggio di confrontarsi con i cittadini non si esaurisce in una o due riunioni assembleari annuali. Non implicano nemmeno autorevolezza quelle figure che si autoproclamano rappresentanti dei cittadini o che vengono calate dall’alto dalle onnipotenti aziende sanitarie. Eppure il sapere all’interno dei sistemi complessi come quello sanitario ed assistenziale si crea anche dall’esperienza consapevole degli individui che costruiscono singolarmente più tipi di intelligenze (H. Gardner, Formae mentis, Feltrinelli 1988).
Se la complessità è un dato di fatto è necessaria una pluralità di approcci per comprenderla. Non si può affrontare la complessità con un solo metodo o con un pensiero unico o con modalità lineari rigide e verticistiche/gerarchiche. Le comunità grazie alle “intelligenze multiple” possono costruire con i loro medici di fiducia “la salute dei quartieri” da diversi punti di vista e in modo flessibile. L’autonomia delle comunità nei processi decisionali è sempre più vitale per il servizio pubblico di medicina generale (di base) ed è una netta alternativa alle attuali normative legislative e ai numerosi “stakeholders” molto interessati alle opportunità utilitaristiche che possono emergere dalle normative ufficiali ma che spesso non hanno nulla a che fare con i professionisti e con le comunità territoriali.
Bruno Agnetti
Centro Studi Programmazione Sanitaria ( CSPS) di Comunità Solidale Parma ODV
Case della Salute e Case della Comunità. Uguali o diverse?
Purtroppo occorre constatare che, al momento, le comunità sono smarrite, frantumate, frullate dalla globalizzazione e dai recenti avvenimenti sanitari ed economici. In questo senso il termine “Casa della Comunità” appare quindi ancor più fuori contesto, instabile e senza reali punti o radici di riferimento.
10 APR -
Il termine “Casa della Salute” (CdS) contiene la specificazione di una funzione o di una attività che, si intuisce, possa essere svolta in quella struttura. Quando invece si parla di “Casa della Comunità” (CdC) il contenuto comunicativo supera l’indicazione logistica e tende a dare come acquisita la presenza di una maggiore complessità.
Bauman ci ricorda come il desiderio di comunità sia molto forte ma richieda una carica generativa naturale e “tacita” proprio per una sua intima problematicità relazionale. Di contro le “comunità” che devono farsi sentire o valere o fanno sfoggio delle loro iniziative si autoeliminano come “comunità” in quanto contraddittorie. Possono essere imprese, gruppi di studio, progetti di scopo, portatori di interessi ma non comunità.
Il DM 77 (2022 e GU n.144) definisce la CdC come struttura socio-sanitaria che entrerà a far parte del SSN: per il momento, quindi, è ancora tutto da vedere...
Il Dgr n.291 del 2010 (78 pagine) della Regione Emilia-Romagna (documento antesignano sulle Case della Salute) definisce la CdS come punto di riferimento certo per i cittadini al quale ci si può rivolgere per trovare una risposta ai propri problemi di salute. E’ un presidio distrettuale a complessità diversificata (CdS piccola-media-grande) e ogni quartiere o territorio avrebbe dovuto avere la propria CdS anche se la vera innovazione era costituita “solo” dalla CdS grande.
SCHEDA RIASSUNTIVA DEI SERVIZI E DELLE FUNZIONI DI UNA CASA DELLA SALUTE GRANDE
Nel 2013 la delibera Regionale della Regione E-R n.117 completava il pregresso DGR n.291/2010 (Modello organizzativo territoriale regionale fondato sulla CdS) prevedendo, almeno nelle CdS “Grandi”, strumentazioni specialistiche e diagnostiche complesse ma anche la presenza di strutture intermedie e di letti osservazionali (termine più corretto del più “discorsivo” ed ambiguo Ospedale di Comunità o OSCO).
Nel 2015 infine le linee di indirizzo regionali sancivano la partecipazione delle comunità e delle associazioni di cittadini che venivano definite “indispensabili” per il funzionamento delle Case della Salute.
Si completava così un percorso culturale teorico ed innovativo per riordinare l’assistenza di base territoriale.
Ciò nonostante si iniziavano a percepire da subito alcuni movimenti contro-riformisti al fine di recuperare un controllo burocratico-prescrittivo forse sfuggito inavvertitamente con i documenti emanati dal 2010 al 2015. Ad esempio tra il 2013 al 2015 compaiono le prime bozze finalizzate alla “prefabbricazione” dall’alto di associazioni di volontariato ingegnerizzate a tavolino mettendo così a rischio idee e intuizioni innovative caratteristiche di un volontariato libero ed autonomo e alla fine hanno consegnato alla mano paternalistica e rassicurante del potere amministrativo “controllante” almeno la parte sovra-ordinata del così detto terzo settore.
Nel 2016 con la delibera n. 388 del 2016 viene poi, improvvisamente, (a conferma delle avvisaglie percepite nel periodo 2013-2015), varata la contro-riforma di tutta la pregressa sistematizzazione innovativa sulle CdS. Il revisionismo burocratico riprende il sopravvento ed inserisce, nei documenti relativi alle CdS, normative rigide e protocolli “a silos” difficilmente conciliabili con la cultura dell’integrazione o della co-produzione multiprofessionale, multidisciplinare e multisettoriale sviluppatasi intorno al fervore creatosi con la delibera del 2010 sulle CdS.
Nel 2021 viene approvato il piano detto PNRR per rilanciare l’economia italiana dopo la pandemia. Al nostro paese vengono assegnati 191,5 miliardi: il 36,5% a fondo perduto e il 63,5% (121 miliardi) in prestito. Con la così detta Missione 6 del PNRR vengono elencati gli obiettivi di tipo sanitario relativi al piano e al finanziamento specifico.
Il DM 77 ( decreto 23 maggio 2022 del Ministero della salute) è il documento che contiene il regolamento attuativo per lo sviluppo nazionale della stessa Missione 6.
Tra le numerose indicazioni alcune disposizioni meritano forse qualche argomentazione.
L’assistenza domiciliare dovrà raggiungere percentuali richieste dalle nuove normative ma questo richiederà il superamento di qualche contraddizione operativa in quanto pare che i Distretti (benedetti come “perni” del riordino delle cure primarie dal DM77) possano paradossalmente essere la causa principale della riduzione del numero delle Assistenze Domiciliari.
Gli Infermieri di comunità in molte realtà sono una attività preziosa e perfettamente operativa da anni (NCP Nuclei di Cure Primarie infermieristiche di quartiere).
Le USCA (Unità Speciali di Continuità Assistenziali) utilissimi sostegni per la medicina di base, soprattutto nelle pandemie, inserite nei territori nel periodo covid per DPCM, sono state poi abolite, successivamente riattivate, ri-annullate di nuovo, infine, come si dice quando si vogliono tagliare i servizi, razionalizzate…
Le Cure Palliative si trascinano da anni snervanti incoerenze. Pur essendo un tipo di assistenza fondamentale e “ontologica” per la medicina generale da qualche parte si asseconda l’insano dubbio che il mmg possa “non” rappresentare il primo palliativista di riferimento per il paziente che ha esercitato la scelta fiduciaria per quello specifico medico (forse pensando proprio ad una eventuale propria terminalità). Se invece la “palliazione” deve essere istituzionalizzata come attività specialistica a se stante, con strutture riservate, con direttori, responsabili e coordinatori… bisognerebbe almeno immediatamente, seduta stante, abolire le vergognose (forse eccessivamente confidenziali) liste d’attesa (sic!).
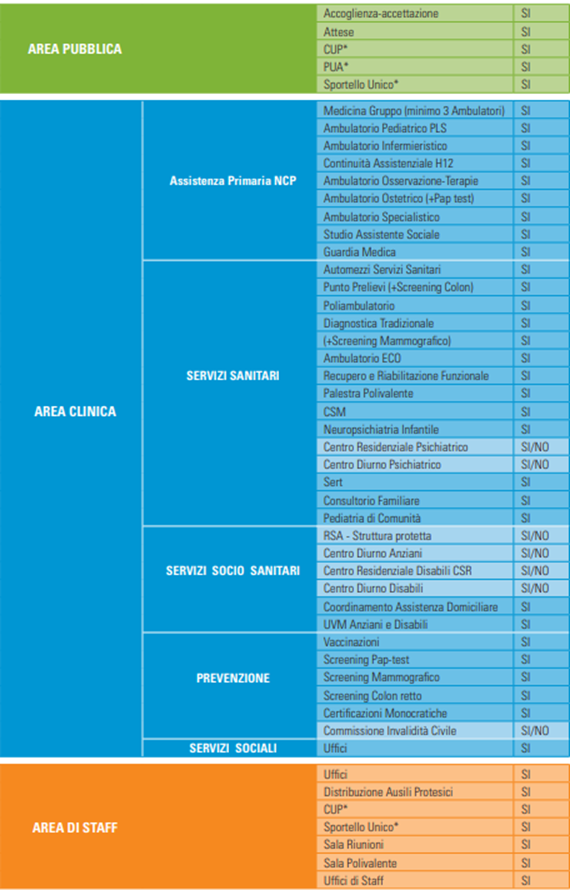
SCHEDA RIASSUNTIVA DELLE CARATTERISTICHE DISTINTIVE TRA CdS e CdC
Il confronto “a colonne” tra le caratteristiche delle CdS con quelle delle CdC non danno l’impressione di palesare “differenze epocali” e pare che il culmine del divario stia solo nelle denominazioni (da CdS a CdC) e di conseguenza nella cartellonistica. Se poi si desidera soppesare il valore relativo all’efficacia, all’efficienza, all’organizzazione, al gradimento dei cittadini verso i servizi offerti, alla comprensione della struttura da parte della popolazione l’ago della bilancia potrebbe pendere pesantemente a favore della “Casa della Salute Grande” quando questa può beneficiare di una completa autonomia (abolizione delle aziende sanitarie e delle mega aziende e ripristino dei consorzi territoriali) nel processo decisionale e nel governo clinico.
SCHEDA RIASSUNTIVA DEL PROCESSO DECISIONALE NELL’AMBITO DELLE CURE PRIMARIE (es.: EDIFICAZIONE O RISTRUTTURAZIONE DI UNA CASA DELLA COMUNITA’ E DEL SISTEMA ASSISTENZIALE TERRITORIALE)
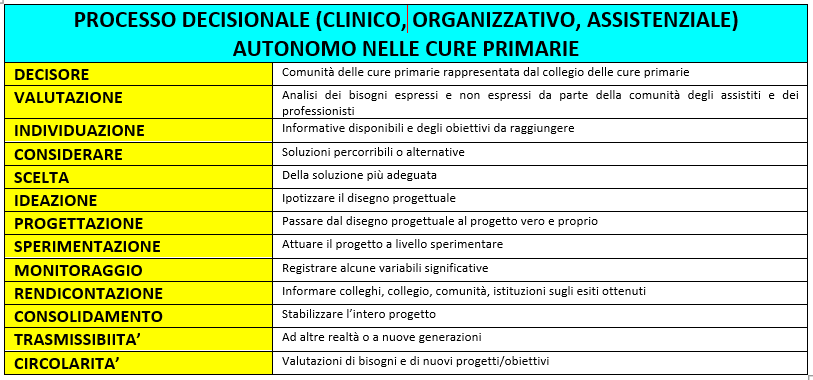
(Welfare di Comunità, QdS, 7 maggio 2021)
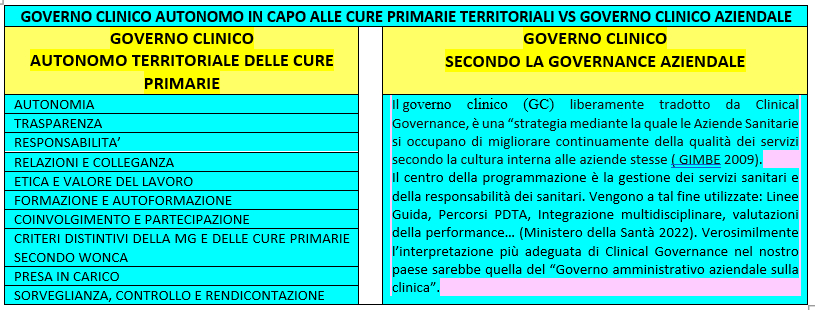
SCHEDA RIASSUNTIVA DELLE CARATTERISTICHE DISTINTIVE DEL GOVERNO CLINICO (GC)
GC AUTONOMO DELLE CURE PRIMARIE VS GC AZIENDALE ISTITUZIONALE
Come già menzionato una “comunità” si considera tale quando è composta da un gruppo di individui che vivono in un territorio limitato con caratteri comuni e reciproca dipendenza (appartenenza, solidarietà, legami sociali paritari non rigidamente gerarchizzati, senso di libertà con potestà di partecipazione alla vita collettiva). La comunità non è sovrapponibile ad una popolazione o ad una società perché in questi casi le relazioni sono più complesse, le dimensioni più vaste, meno controllabili e quindi restano più sconosciute.
Il termine “comunità” associato a gruppi, associazioni, portatori di interessi è esploso dopo la pubblicazione del PNRR. E’ diventata una parola molto diffusa, inflazionata, utopistica. Infatti la contemporaneità è caratterizzata da un individualismo economicistico e da relazioni “contrattuali” che non lasciano tanto spazio alle “comunità” tradizionali, contenute nelle loro dimensioni e accumunate da saperi, tradizioni e scale valoriali consolidate nel tempo.
Purtroppo occorre constatare che, al momento, le comunità sono smarrite, frantumate, frullate dalla globalizzazione e dai recenti avvenimenti sanitari ed economici. In questo senso il termine “Casa della Comunità” appare quindi ancor più fuori contesto, instabile e senza reali punti o radici di riferimento.
Il tema delle cure palliative, già ricordato, evidenzia l’importanza che può avere un punto di riferimento (non per forza tecnologicamente avanzato) alla fine di una esistenza umana di un assistito che sceglie fiduciariamente un dato mmg proprio per esigenze o bisogni molto riservati. La struttura sociale e le istituzioni (che dovrebbero essere modelli guida) non sono più in grado di conservare le loro funzioni tradizionali perché si sciolgono prima ancora di avere stabilizzato qualche cosa ( es.: la decennale questione delle liste d’attesa, il fallimento del progetto sulle Case della Salute, la mancanza di autocritica e di un radicale cambiamento delle élite Dirigenziali perpetue, l’impossibilità di addivenire ad una riforma radicale del SSN, l’abolizione delle Aziende, Distretti e Assessorati, l’assenza della politica e la vistosa preponderanza della finanza…).
Il risultato è la paralisi di ogni possibile azione collettiva e l’esclusione degli individui, che credono di appartenere ad una comunità, dalla partecipazione attiva alla stessa vita comunitaria.
Chi ha scritto il DM77? Perché è stato redatto in modo che potesse dare la sensazione di essere stato confezionato in favore di piccoli gruppi di élite staminali (totipotenti e onnipresenti)?
Lo sfrenato individualismo elitario è riuscito a danneggiare anche il senso stesso del bene comune.
Le comunità, quelle tradizionali a cui spesso si fa riferimento nella narrazione quotidiana, non ci sono più ed è venuta meno la loro funzione di “organo di mediazione”.
La realtà appare più popolata da gruppi individualistici ed elitari e le inevitabili eccezioni non sono in grado di cambiare la situazione attuale.
Il termine “comunità” ha perso il suo senso anche perché le istituzioni stesse testimoniano un valore unico, quello della “competizione” che diventa poi modello di conflittualità tra individui e istituzioni.
Le divergenze portano, a loro volta, alla difesa dell’interesse egoistico, all’incertezza, all’ansia, al senso di fallimento.
Emblematico da questo punto di vista è la corsa agitata per accaparrarsi un posto sul carro del “progetto Case della Comunita’” dove i gruppi di lavoro o organizzazioni sgomitano per restare a bordo subito pronti però a scendere non appena si comprenderà che non vi saranno vantaggi in solido.
La comunità non è più una finalità filogenetica ma un “mezzo” per raggiungere un fine più prosaico e per questo obiettivo non si esita a rinunciare all’originalità innovativa, spesso non allineata alle disposizioni ufficiali, per adattarsi remissivamente al mito burocratico (es.: DM 77), anche se incomprensibile, perché alla fine resta la via più facile che comunque non riuscirà mai ad attenuare contraddizioni, disuguaglianze e discriminazioni.
Le comunità potranno essere ricomposte?
In parte, se saremo in grado di essere saggi. Se saremo prudenti e in grado di generare idee innovative valide.
Per trovare delle soluzioni occorre ricominciare radicalmente da capo (riforma) con leader territoriali credibili e accreditati dal consenso (libera scelta). Nel film “Invictus” il Presidente Mandela, leader emblematico, si trova, suo malgrado, a riprendere i suoi sostenitori più faziosi dicendo “Voi mi avete scelto ed ora lasciativi guidare da me”.
I servizi (che potrebbero essere anche sovrapponibili ai diritti) vanno riportati nei quartieri e nei territori, le risorse devono ritornare paritarie, occorre restituire il maltolto, abbandonare la logica dell’economicismo statistico/numerico, quindi abolire la strutturazione attuale, i relativi documenti normativi e gli oracoli del pensiero unico. E’ determinante, promuovere la salute che può concretamente diventare ricchezza per una comunità e dare vita ad ulteriori sperimentazioni valorizzanti e a convinti stili di vita provvidenziali perché effettivamente preventivi.
Bruno Agnetti
CSPS (Centro Studi Programmazione Sanitaria).
Negli ambulatori arriva il facilitatore: un aiuto in più
L’associazione di volontariato «Comunità Solidale Parma» (iscritta al Runts, Registro unitario nazionale del terzo settore) ha da tempo attivato l’iniziativa del «facilitatore» introdotto all’interno dell’ambulatorio San Moderanno di via Trieste 108/A, inserito nel progetto «Non più soli» promosso dalla rete Parmawelfare e organizzato in collaborazione con il Punto di comunità San Leonardo.
Il facilitatore accoglie e aiuta le persone che si recano in ambulatorio ad entrare in contatto, nel più breve tempo possibile, con le segreterie o con l’infermiera e si preoccupa di fare in modo che nessuna persona che entri in ambulatorio si senta ignorato nel momento dell’attesa nell’area apposita determinata dalle note normative contro l’epidemia.
Dal mese di novembre di quest'anno è iniziata una nuova funzione di «formazione» dedicata a volontari che desiderano apprendere le modalità operative pratiche del ruolo di «facilitatore di sala d’aspetto di un ambulatorio» al fine di preparare altre persone volontarie in grado di dare supporto alle prossime erigende Case della comunità o Case della salute esistenti o Medicine di gruppo già operative.
Dal mese di novembre quindi nuove volontarie/i vengono affiancati alle facilitatrici già esperte dell’Ambulatorio San Moderanno, coordinate delle segretarie dell’Ambulatorio e sotto la responsabilità dei medici della medicina di gruppo affinché possano diventare competenti nell’attività di facilitatrici/facilitatori.
Tali figure si occupano di instaurare subito una relazione con la persona che entra in ambulatorio, permettono alle segretarie di dedicarsi con più tranquillità alle attività prettamente amministrative (telefono, computer, mail, wapp, videochiamate, messaggi vocali ecc.) Anche l’infermiera potrà così occuparsi delle attività sanitarie in quanto il volontario facilitatore sarà in grado di comunicare in tempo reale informazioni utili ai pazienti (ad esempio, ricette già redatte oppure richieste di prescrizioni, orario e giorni dedicati alle vaccinazioni antiinfluenzali; momento più adatto per accedere alle prenotazioni Cup o agli esami ematici; varie informative specifiche).
Il bacino di utenza dell’ambulatorio si aggira attualmente intorno ai 12.000 assistiti (il quartiere che nel suo complesso può contare 30.000 abitanti). L’afflusso di pazienti nelle 12 ore di apertura è continuo. L’obiettivo dell’associazione di volontariato Comunità solidale Parma, soprattutto in situazione pandemica tutt’ora presente, è quello di permettere alla medicina di gruppo San Moderanno di organizzare il servizio alla popolazione in modo efficace, accogliente e sereno nella speranza che si possa così accrescere il gradimento degli assistiti. Una delle missioni statutarie dell’organizzazione di volontariato Comunità solidale Parma è quello di considerare la medicina generale territoriale come un bene comune da appoggiare e sostenere a vantaggio di tutto il quartiere San Leonardo e il territorio a nord della ferrovia.
L’obbiettivo dell’azione «Non- piùsoli» è quello di trovare modalità innovative per supportare i cittadini ed in particolare quelli che si trovano in una situazione di fragilità.
Il periodo Covid ha più volte evidenziato come le relazioni tra servizi sanitari oberati di mansioni e gli assistiti possono creare incomprensioni che potrebbero sfociare anche in veri conflitti. In questo senso l’attività del facilitatore o della facilitatrice può svolgere un ruolo molto importante nel promuovere la comprensione reciproca e comportamenti più adattivi e gratificanti in quanto i volontari possono intervenire per risolvere i piccoli problemi che si creano quando le attese si prolungano nel tempo o quando i soggetti hanno l’impressione di non essere visti o considerati. Ogni situazione relazionale può fare emergere debolezze o criticità automatiche e inconsapevoli che possono influire negativamente sugli ambienti lavorativi soprattutto quando si opera in strutture di «aiuto» ma la «facilitazione» si propone proprio di essere una nuova forma di aiuto al fine di superare le varie difficoltà ricordate e di sostenere e promuovere la medicina generale (di base) dei nostri quartieri che rappresenta per tutti noi un bene prezioso.
L’attenzione che la volontaria facilitatrice/facilitatore rivolge all’assistito diventa anche un modello positivo di reciprocazione.
Gazzetta di Parma, sabato 26 novembre 2022
Per la sanità territoriale è venuto il momento del “redde rationem”
Gentile Direttore,
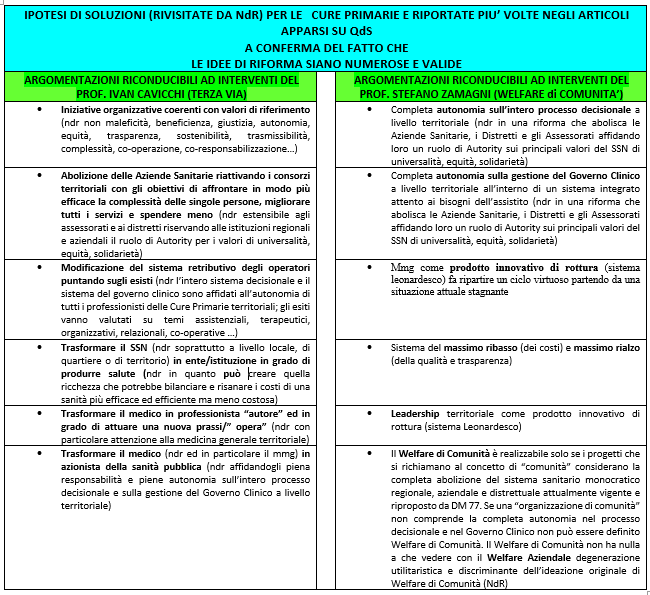
da anni come centro studi abbiamo scelto di seguire una via difficile ed impervia ma tuttavia esaltante proprio a causa della sua difficoltà. Abbiamo tentato di mettere insieme ( per comporre un concreto progetto riformatore delle cure primarie) le elaborazioni concettuali, epistemologiche ed ontologiche del nostro storico punto di riferimento Prof. Ivan Cavicchi con le visioni organizzative territoriali e di welfare comunitario del Prof. Stefano Zamagni. Per noi due giganti che hanno da sempre guidato la nostra pratica professionale.
Come capita spesso, le sollecitazioni del prof. Ivan sono, irresistibili e ci coinvolgono ogni volta profondamente. Desideriamo approfondire le sue tematiche ma abbiamo anche il desiderio di partecipare e condividere le sue argomentazioni apportando qualche nostra posizione. Il suo ultimo intervento spiega bene come si stia profilando un completo fallimento della medicina generale a causa di un consociativismo che purtroppo pare aver cancellato ogni credibilità alle Aziende e ai sindacati coinvolti in queste pratiche di sottogoverno.
Che dire delle analisi coloritissime e di piacevolissima lettura del Prof. se non che siano inevitabilmente e tragicamente condivisibili al 100%? Anche il nostro gruppo di studio ha spesso espresso concetti e considerazioni sulla medicina generale e alla sua malattia degenerativa interna sovrapponibili a quelle dell’articolo sul “redde rationem” che ricorda, con dovizia di particolari, le lunghe manovre di controriforme, l’assenza di un coming out di ammissione del completo fallimento delle aziende sanitarie, degli assessorati, di alcune decisioni condizionate dalla maggioranza rappresentativa. L’incapacità di ascolto della società civile, lo svilimento dei bisogni espressi ed inespressi degli assistiti e dei professionisti sono riportati addirittura con nomi e cognomi fino a ricordare l’esilarante episodio dove il Prof. Ivan riceve il consiglio (non richiesto) di utilizzare un po’ di Prozac! Sarebbe interessante allagare questo elenco anche i nomi dei responsabili sanitari regionali e aziendali.
Nonostante i pomposi DM non si vedrà un ben nulla a potenziamento del territorio e chi ci rimetterà saranno sempre i soliti professionisti di trincea e i cittadini. Impressionante, tanto da diventare incredibile nella sua realizzazione (l’avanzo del PNRR sarà condizionato dalla guerra in atto), sono le 1350 Case della Comunità previste che entrano, concettualmente, immediatamente in contraddizione con i 400 Ospedali di Comunità programmati. Questi ultimi, come minimo, dovrebbero modificare subito la loro definizione altrimenti emergerebbe un ossimoro clamoroso ed emblematico (non saranno mai di comunità ma al massimo di territorio dovendo ricoprire, secondo i numeri annunciati, aree molto più ampie di quelle che vengono comunemente indicata come “territori di comunità” ) e quindi, come dice Cavicchi, da questo punto di vista la prossimità si palesa come una bella fandonia. Gli assistiti di serie A e di serie B sono sempre esistiti in questi anni quando le strutture, chiamate fino a 6 mesi fa Case della Salute, hanno creato, negli anni, differenziazioni o discriminazioni coinvolgendo nella sciagura sia i pazienti che i professionisti.
Già da qualche articolo anche il Professore pare piegarsi all’inevitabile avanzare delle assicurazioni complementari o integrative e al rovinoso welfare aziendale… Si assiste ad una narrazione già ascoltata nel passato dove per normativa la Guardia Medica (presidio) è diventata Continuità Assistenziale e l’auto medica e divenuta infermieristica (con grande rispetto per i colleghi infermieri) ecc. Piccoli passi infinitesimali ma ben progettati perché la burocrazia ha tutto il tempo che le serve per una rivalsa che va servita fredda. Inoltre, mandarini, oligarchi e autocrati riescono con estrema facilità a far credere alla stragrande maggioranza degli assistiti che gli asini volino e che il miglior medico di base possibile sia quello che opera come specialista.
Quando un assessorato regionale o una amministrazione sanitaria Ausl non sono convinte di dover affrontare certi problemi in modo puntuale (cioè con una radicale riforma dell’assistenza territoriale e delle cure primarie in modo trasparente ed assolutamente equo) non saranno certo le parole o gli scritti a far cambiare queste convinzioni radicate e sovraordinate.
La cronica mancanza di avvicendamenti o alternanze nel processo politico-decisionale sanitario, considerato l’enorme potere economico e sociale affidato alle regioni, può portare a quello che James Reason, in campo clinico, ha definito la “teoria del formaggio svizzero”. Reason, con la sua ipotesi, ha tentato di rappresentare come nei sistemi complessi (e non solo in quelli sanitari) la consuetudine (es.: la uggiosa ed insopportabile questione della governance che non vuol dire altro che comandare) possa causare situazioni tali da determinare errori successivi o seriali che possono diventare alla fine anche catastrofici (“tranvata”). Ogni pratica è prigioniera della sociologia o del “contesto”. Non avevano tenuto conto del contesto i dinosauri e sono scomparsi. Non è successo invece ai piccoli roditori che scavavano le loro tane nel terreno più profondo.
Sarà solo il tempo che riuscirà a dare ragione e senso a questa parte politica della cura.
Il modernismo regressivo, a volte, si dimentica di questo aspetto fino a ipotizzare che il cittadino ideale debba tendere alla massima autonomia, libertà, tendendo cosi a tralasciare la collettività o alla vita in comunità.
Infine, con tutto il massimo rispetto e devozione vorremmo riportare l’invocazione del Sommo Pontefice Papa Francesco riportata nel titolo dell’articolo di QdS (6 giugno 2022) sulla Sanità Pubblica. “E’ una ricchezza: non perderla, per favore, non perderla”. “Anche in campo sanitario è frequente la tentazione di far prevalere vantaggi economici e politici di qualche gruppo a discapito della maggior parte della popolazione”. “Tagliare le risorse per la sanità è un oltraggio per l’umanità”
Giuseppe Campo, Alessandro Chiari, Alessandro D’Ercole, Bruno Bersellini, Bruno Agnetti
Centro Studi Programmazione Sanitaria (CSPS) FISMU, Emilia Romagna
Le case della comunità nei quartieri, una scelta in ritardo di anni
22 FEB - Gentile Direttore,
Sul filo di lana del traguardo della consiliatura posso manifestare una malcelata soddisfazione per il fatto che almeno è emersa "ufficialmente" una qualche "sensibilità" su temi direttamente coinvolti all’assistenza sanitaria territoriale avvenuta con la presentazione della delibera della Giunta comunale nella quale si esprime parere favorevole sul sistema strutturale delle così dette Case della Salute (oggi più propriamente definite Case della Comunità) di via XXIV Maggio (quartiere Lubiana) e di via Verona (quartiere San Leonardo).
Null’altro che una "sensibilità" forse nemmeno genuina ma dettata dalla necessità di presentare qualche progetto al fine di racimolare in fretta e furia quel che resterà del Pnrr.
Attualmente le due denominazioni (Case della Salute/Case della Comunità) possono essere considerate concettualmente sovrapponibili come funzioni e obiettivi professionali e assistenziali anche se è probabile che nei prossimi anni possano essere declinate operatività e integrazioni diversificate in relazione agli sviluppi culturali e normativi in atto (Pnrr, contratti nazionali, accordi regionali e locali, approfondimenti e interpretazioni pubblicati da numerosi commentatori nazionali e locali).
Credo a questo punto di poter dare un significato parzialmente positivo al mio mandato amministrativo, considerato che l’obiettivo principale , quello di portare all’interno dell’Amministrazione comunale una attenzione politica alla situazione locale sanitaria periferica, ha causato tuttavia indirettamente una reazione.
Non sono sicuro ma senz’altro la delibera, che arriva con un ritardo di numerosi anni tanto da rendere già obsolete le disposizioni assunte, sarà scaturita da una approfondita analisi dei bisogni e delle necessità assistenziali e professionali dei quartieri e che saranno stati evasi i necessari confronti e dibattimenti con le comunità e con i professionisti interessati.
Grazie a questi numerosi scambi di vedute saranno stati presi in considerazione gli effettivi bisogni logistico/architettonici, assistenziali e professionali valutando anche quanto elaborato dalla letteratura di settore in questi anni che considera la multifunzionalità e la gradevolezza degli ambienti metafora della guarigione e del benessere.
Come emerge da numerosi resoconti, la vita della singole comunità non richiede la collocazione nei quartieri di poliambulatori ma di strutture in grado di rispondere alle necessità di una società moderna, attiva, con specificità identitarie e la peculiarità diffusa all’incremento delle cronicità ma anche di soggetti appartenenti alla così detta terza e quarta età tuttavia in buona salute, età che non può però essere risolta dal paradigma della città in 15 minuti.
Diversi commentatori hanno evidenziato come siano fondamentali le cooperazioni tra il sociale (inteso come servizi istituzionali ma anche come società civile organizzata) e il sanitario e come l’attività riabilitativa "continuativa" neuro-motorio e cognitivo-psicologico possa essere indispensabile anche per fasce di popolazione più giovane.
A tempo scaduto emerge l’urgente necessità di realizzare gli ospedali di comunità con mansioni anche di hospice (secondo quanto ricordato dal British Medical Journal) che, come dice la parola, per essere tale, cioè per essere Ospedale di Comunità, deve essere inserito proprio nella comunità stessa e nella struttura (Casa della Salute/Casa della Comunità) nella quale si realizza l’integrazione multiprofessionale (medicina generale, 118, continuità assistenziale), multidisciplinare (sanitaria, specialistica, diagnostica), multisettoriale (amministrativo, di volontariato e di terzo settore), relazionale (partecipazione della comunità di riferimento).
Tuttavia la lettura della delibera lascia numerose questioni in sospeso e non affrontate tanto da apparire inadeguata alle finalità che apparentemente sembra indicare.
Già sono passati molti anni dalla formulazione dei propositi contenuti nel testo del provvedimento e forse ne trascorreranno molti altri che potrebbero cambiare visioni, missioni e amministrazioni.
Al momento sembrano affiorare alcune criticità in merito alla condivisione con la popolazione, al confronto con la letteratura di settore, alla realizzazione degli spazi e delle funzioni tra le due Case della Salute/Case della Comunità citate nella delibera.
La mancanza di una visione ambiziosa, contestuale e allacciata alla realtà attuale continua la tradizione dell’opinione tendente al massimo ribasso (conto capitale e organizzazione corrente) inversamente a quello che dovrebbe essere il massimo rialzo (della qualità professionale e assistenziale).
Il concetto di visione ambiziosa (se non ora quando?) viene assimilata da alcuni come un pensiero puerile indegno di essere preso in considerazione e per questo manipolato in senso denigratorio. Manca la cultura del bene comune.
Tutto ciò non ha permesso un cambio di passo e trascina con sé le note criticità sanitarie (l’Ausl è commissariata da quasi due anni senza che nessun dirigente sanitario o responsabile amministrativo comunale abbia spiegato alla popolazione il perché) che continuano a condizionare questa città dando origine a quartieri e cittadini di serie A e serie B così come vi sono professionisti sanitari di serie A e B (manca una programmazione sanitaria territoriale locale efficace per le giovani generazioni di professionisti) e così tra gli stessi dirigenti sembrano esserci quelli di serie A e quelli di serie B.
Sembra proprio che Parma debba giocare "così così" sempre in serie B. Infatti, quale beneficio è arrivato in città grazie al commissariamento misterioso dell’azienda sanitaria locale?
Oggi le malattie improvvise incidono di meno sul complesso assistenziale e professionale delle patologie di lunga durata, quelle che rientrano nel termine cronicità.
Già è stato detto che molte persone della terza e quarta sono senili ma fondamentalmente sane. Quelli che si ammalano spesso non guariscono, si cronicizzano e quindi è assolutamente necessario pianificare con abilità e intelligenza una innovazione del territorio affinché riesca ad affrontare la presa in carico della fragilità (termine generale che contiene numerose forme di malattie o disagi) nella piena consapevolezza che affrontare le problematiche non significa trovare risposte universali.
Occorre ripensare e abolire gli ambiti territoriale e permettere ai giovani medici del territorio di formare gruppi omogenei, affiatati, numerosi e con uno specifico progetto assistenziale autogenerato che siano in grado di assumersi in carico un territorio di riferimento.
Una medicina basata solo sulle evidenze scientifiche non è in grado di affrontare la complessità sociale e sanitaria che non è mai lineare, protocollare, algoritmica, normativa, economicistica.
Occorre innovare e costruire un nuovo sapere fondato sui valori, sulla cultura, sull’esperienza, sull’etica, sul bello e sull’arte. Questo sapere deve essere autonomo, solido, costruito dalla comunità e realmente trasmissibile alle nuove generazioni di professionisti. Per molto tempo abbiamo pensato che la scienza potesse dare risposte appaganti ma ora comprendiamo che occorre tornare all’umanesimo. Covid docet.
Le comunità, insieme ai loro professionisti di riferimento, possono modificare il rapporto con la cura, la salute e il benessere. L’emergenza, lo scientismo, il vitalismo hanno rischiato di trasformare la cura il un oggetto di mercato.
Nella realtà il prendersi cura è un processo, un susseguirsi di momenti che si seguono nel tempo l’uno dopo l’altro e che si fondano non sulla guarigione (cosa significa guarire?) ma sulla relazione tra professionisti e persone che chiedono l’aiuto, familiari, colleghi, comunità…questi interessi uniti e basati sull’umanesimo possono, forse, incidere sull’attuale cultura regressiva delle istituzioni sanitarie e delle amministrazioni politiche.
Bruno Agnetti
Centro Studi Programmazione Sanitaria (CSPS) di Comunità Solidale Parma ODV
22 febbraio 2022
© Riproduzione riservata